Pemeriksaan Klinis pada Pasien
"Mengakar kuat, menjulang tinggi"
Oleh: drg. Kevin Marsel
Pemeriksaan ini dimulai saat pasien memasuki klinik. Tingkah laku, ketenangan, dan ucapan pasien mencerminkan kesan umum dan status psikologisnya. Pemeriksaan klinis adalah langkah setelah melakukan anamnesis pada pasien. Poin awal yang harus kita catat adalah tanda-tanda vital pasien, yaitu tekanan darah, nadi, suhu, dan frekuensi pernapasan.
Pemeriksaan Jasmani (Status Praesens)
Status praesens sangat penting untuk memperoleh beberapa keterangan bagi dokter jaga. Tulisan harus jelas dan terbaca.
Kesan/ Keadaan Umum
Saat pasien memasuki ruang periksa, dokter sudah bisa melihat derajat kemampuan (performance status dari WHO) pasien, yaitu:
0 Mampu melakukan semua kegiatan tanpa kesulitan
1 Kegiatan fisik berat terbatas, mampu mengerjakan pekerjaan ringan
2 Dapat mengurus diri sendiri, tidak dapat mengerjakan apapun, masih duduk lebih dari 50% waktu bangun
3 Hanya dapat mengurus diri sendiri secara terbatas, terbaring lebih dari 50% waktu bangun
4 Sama sekali tidak berdaya, harus dibantu, terbaring sepanjang hari
5 Meninggal
Apakah pasien tampak sakit?
Kita bisa mengukur tingkat keparahan nyeri pasien melalui beberapa cara, yaitu:
1. Simple descriptive pain intensity scale
2. 0-10 Numeric pain intensity scale
3. Visual analog scale (VAS)2
4. Face scale
Gambar 1. Contoh skala pengukuran nyeri
Bagaimana kesadaran pasien?
Derajat kesadaran meliputi:
1. Compos mentis: kesadaran normal, sadar sepenuhnya, dapat menjawab semua pertanyaan tentang keadaan sekelilingnya
2. Apatis: kesadaran yang segan untuk berhubungan dengan sekitarnya
3. Delirium: penurunan tingkat kesadaran seseorang disertai kekacauan motorik dan siklus tidur bangun yang terganggu. Pengidapnya akan tampak gelisah, kacau, disorientasi, dan meronta-ronta
4. Somnolen (letargi, obtundasi, dan hipersomnia): kondisi ini ditandai mengantuk yang masih dapat dipulihkan saat diberi rangsangan. Namun, saat rangsangan dihentikan, orang itu akan tertidur lagi. Jumlah jam tidur akan meningkat dan reaksi psikologis menjadi lambat
5. Stupor/ soporous: keadaan mengantuk yang dalam. Pengidapnya masih bisa dibangunkan dengan rangsangan kuat. Namun, tidak terbangun sepenuhnya dan tidak dapat memberi jawaban verbal yang baik. Refleks kornea dan pupil baik, tapi BAB dan BAK tidak terkontrol. Stupor disebabkan disfungsi serebral organik difus
6. Semi koma: pengidap tidak bisa merespon terhadap rangsangan verbal dan tidak dapat dibangunkan sama sekali. Namun, refleks kornea dan pupilnya masih baik
7. Koma: penurunan kesadaran yang sangat dalam. Pada tubuh pengidapnya tidak ada gerakan spontan dan tak ada respon nyeri yang dirasakan, refleks hilang, napas terganggu
Untuk menentukan tingkat kesadaran, kita dapat memakai skala koma Glasgow:
1. Membuka mata Nilai
l Spontan 4
l Terhadap perintah 3
l Dengan rangsang nyeri 2
l Tidak ada reaksi terhadap rangsang 1
nyeri
2. Verbal (bicara)
l Baik 5
l Dapat bicara, disorientasi waktu 4
l Bicara tidak tepat 3
l Bicara tidak dapat dimengerti 2
l Tidak menjawab 1
3. Motorik
l Menurut perintah 6
l Mengetahui lokasi nyeri 5
l Ada reaksi menghindar 4
l Reaksi dekortikasi kaku (fleksi) 3
l Reaksi dekortikasi kaku (ekstensi) 2
l Tidak ada reaksi 1
Kesimpulan: skor 13-15 ringan, 9-12 sedang, 4-8 berat, 3 koma
Apakah pasien bisa diajak kooperatif?
Karakter kooperatif pasien bisa kita nilai menggunakan skala penilaian perilaku menurut Frankl (1962):
1. Jelas negatif (definitely negative): menolak perawatan, menangis kuat, takut, atau sikap negatif yang berlebihan
2. Negatif: enggan dirawat, tidak kooperatif, beberapa tanda sikap negatif (seperti cemberut atau menarik diri), tapi tidak diucapkan
3. Positif: menerima perawatan, kadang berhati-hati, bersedia mematuhi, mengikuti arahan dokter walaupun terkadang dengan berat hati
4. Jelas positif (definitely positive): hubungan baik dengan dokter, tertarik dengan prosedur perawatan, tertawa, dan menikmati situasi
Tanda-tanda Vital
Nadi
Palpasi nadi akan memberi gambaran sederhana tentang keadaan alat sirkulasi. Raba dan tekanlah arteri radialis dengan 3 jari pada lapisan tulang di bawahnya. Bila meraba nadi dengan tangan kiri, maka rabalah denyut nadi pada ujung jari pasien dengan ujung jari tangan kanan. Ujung jari yang berdenyut terdapat pada hipertiroid, insufisiensi aorta, dan demam, sedangkan yang dingin ditemukan pada payah jantung kiri.
Untuk memeriksa nadi, rabalah arteri radialis kanan pasien dengan jari 2 dan 3 tangan kanan, serta jari 1 menekan punggung lengan bawah kanan pasien. Cara menghitung frekuensi nadi:
1. Hitung selama 15 detik (x4) dengan normalnya 50-100X/ menit. Jika <50X/ menit disebut bradikardi, jika >100X/ menit disebut takikardi
2. Pada nadi yang tidak teratur, diukur selama 30 detik (x2) dan jangan lupa menghitung frekuensi detak jantung bersamaan dengan frekuensi nadi. Selisih jumlah detak jantung dan denyut nadi disebut pulsus defisit yang penting untuk diagnosis fibrilasi atrium (pemeriksaan dilakukan 2 orang)
3. Bila nadi sangat cepat dan teratur, nadi dihitung 1x setiap 2-3 denyut selama 15 detik
Pada hipertensi, arteri radialis kadang teraba tegang dan keras sehingga tetap teraba walaupun ditekan ke lapisan tulang bawahnya. Kalau nadi tidak teraba tapi telapak tangan panas, berarti terjadi kelainan letak dari arteri radialis. Carilah di tempat lain.
Respirasi
Perhitungan frekuensi pernapasan mempunyai efek psikologis sehingga lakukanlah perhitungan seolah-olah sedang menghitung nadi. Frekuensi normal pernapasan adalah 16-20x/ menit.
Pernapasan dalam dan cepat ditemukan pada kelainan serebral atau asidosis metabolik yang berat (pernapasan Kussmaul). pernapasan yang cepat dan dangkal terlihat pada penyakit radang paru akut, payah jantung kiri, insufisiensi otot pernapasan, misal karena kelumpuhan, tapi dapat juga terjadi karena rasa sakit (pleuritis sicca).
Dispnea adalah sesak napas, sering disertai takipnea, respirasi dalam, pelebaran cuping hidung, dan cemas. Sewaktu bernapas, pasien sering memakai otot pernapasan pembantu, yang mudah ditemukan pada gugus otot skalenus (gejala dini).
Suhu
Rata-rata suhu tubuh adalah 37o C (98,6o F). Beberapa studi menunjukkan suhu tubuh normal berkisar antara 36,1o C (97o F) hingga 37,2o C (99o F).
Suhu oral 0,5o C dan suhu aksiler 1o C lebih rendah daripada suhu rektal.
Takikardi relatif ialah kenaikan suhu 1o C akan mempercepat nadi ± 16x/ menit. Pada bradikardi relatif kenaikan suhu 1o C mempercepat nadi 8x/ menit, misalnya pada tifus abdominalis.
Tekanan Darah
Variabilitas tekanan darah dapat disebabkan karena emosi, pernapasan, gangguan ritme jantung, dsb. Alat tensimeter harus memenuhi syarat-syarat berikut:
1. Sebelum pengukuran, kolom air raksa harus di titik 0
2. Gesekan harus minimal, sehingga kolom air raksa turun dalam waktu 3 detik dari 200 menjadi 0 mm pada keadaan ventil terbuka penuh
3. Manset harus kuat
Manset harus dipasang ketat sehingga kantong karet tidak menggelembung waktu dipompa. Kolom air raksa harus tegak lurus. Sikap tangan pun penting. Lengan sedikit diabduksikan dan pada siku sedikit dilekukkan. Pertengahan dari lengan atas harus terletak kira-kira setinggi letak jantung (kira-kira 5 cm di bawah insersi iga kedua). stetoskop diletakkan di tengah-tengah fossa cubiti, tempat di mana arteri teraba berdenyut. Pengukuran pertama, air raksa dipompa dengan cepat sehingga jauh di atas tekanan sistolik (silent gap) dan kemudian diturunkan lagi dengan cepat (10 mm/ detik). Dianjurkan juga pengukuran pertama disertai palpasi agar tidak kehilangan silent gap. Kemudian diikuti paling tidak 3x pengukuran. Pada tiap pengukuran air raksa diturunkan pelan-pelan pada ketinggian sistolik dan pada lintasan antara sistol dan diastol diturunkan dengan cepat. Diantara pengukuran, manset harus kosong sedangkan bendungan darah di lengan bagian bawah dapat dihilangkan pasien dengan mengepalkan atau menggerakkan lengan beberapa kali waktu manset masih kosong.
Gambar 2. Letak fossa cubiti
Tekanan sistolik bersamaan dengan titik terdengarnya bunyi Korotkov dan tekanan diastol bersamaan dengan titik menghilangnya bunyi Korotkov. Tekanan sistolik ditimbulkan oleh pengisian pembuluh darah sewaktu fase sistol, sedangkan tekanan diastol timbul dari tekanan oleh kontraksi aorta pada fase diastol.
Tabel I. Klasifikasi hipertensi menurut nilai tekanan darah (mmHg)
Klasifikasi | Sistol | Diastol |
Normal | <120 | <80 |
Prehipertensi | 120-139 | 80-89 |
Hipertensi derajat 1 | 140-159 | 90-99 |
Hipertensi derajat 2 | ≥160 | ≥100 |
Pemeriksaan Klinis
Ketika memeriksa pasien, dokter harus berpengalaman dalam 4 aspek pemeriksaan, yaitu inspeksi, palpasi, perkusi, dan auskultasi.
Pemeriksaan Ekstraoral
Pemeriksaan ekstraoral dapat dibagi menjadi pemeriksaan:
1. Frontal
2. Profil
Pemeriksaan meliputi struktur:
1. Wajah
2. Kulit dan jaringan lunak
3. Tengkorak
4. Tulang wajah
5. Sendi temporomandibular
6. Sistem limfatik
7. Kelenjar saliva
8. Mata
Inspeksi
Wajah
Amati wajah pasien apakah ada area abnormal. Perubahan struktur wajah dapat disebabkan oleh:
1. Anomali kongenital (agenesis/ hipoplasia/ hiperplasia)
2. Anomali perkembangan (hipo/ hipertrofi)
3. Traumatis (abrasi/ erosi/ ulserasi/ laserasi/ fraktur sederhana, majemuk, kominutif atau greenstick/ avulsi)
4. Neoplastik (nodular/ ulseratif/ papilomatus/ proliferatif)
5. Infektif (bengkak/ kemerahan/ kehilangan fungsi)
Kesimetrisan Wajah
Kesimetrisan wajah tergantung dari:
1. Kesimetrisan jaringan lunak
2. Kesimetrisan pergerakan jaringan lunak (saraf)
3. Kesimetrisan kerangka
4. Kesimetrisan pergerakan jaringan keras (sendi)
Gambar 3. (A) Hemifacial atrophy (Parry Romberg syndrome); (B) Hemifacial microsomia (OMENS); (C) Plexiform neurofibromatosis; (D) Postburn scar; (E-H) Congenital facial lipomatosis melibatkan sisi kiri wajah berkembang sesuai usia; (I) Left canine space infection disertai selulitis orbital; (J) Haemangioma; (K) Ulceroproliferative lesion - squamous cell carcinoma; (L) Complete facial palsy. Right lower motor neuron lesion; (M) Ptosis di atas kanan alis mata; (N) Postsurgical ablation; (O) Kehilangan jaringan keras paska trauma; (P) Cementifying fibroma maksila kanan - superolateral displacement orbital kanan; (Q) Hemimandibular elongation - sisi kiri; (R) Unilateral TMJ ankylosis dengan deformitas sekunder; (S) Cleft orofasial kiri; (T) Facial asymmetry dari osteoma mandibula kiri
Kulit dan Jaringan Lunak
Perhatikan juga warna dan tekstur dari kulit wajah pasien.
Tabel II. Interpretasi warna kulit dan tekstur
Warna | Interpretasi Penyebab |
Muka pucat | l Sementara - syok, perdarahan l Anemia persisten |
Kemerahan abnormal | Terlalu kepanasan, aktivitas ekstrem, sengatan matahari, demam eksantem, dan inflamasi kulit |
Kemerahan lokal | Teleangiektasia, terutama di wajah |
Sianosis | Oksigenasi darah yang rusak, penurunan berlebihan pada kadar hemoglobin |
Subikterik, kuning lemon, warna dafodil | Anemia pernisiosa, ikterus akolurik |
Kuning, oranye, atau hijau zaitun tua | Ikterus obstruktif |
Telapak tangan - kuning jingga | Karotenemia (adanya pigmen kuning larut lemak yang berlebihan di plasma, beda dengan penyakit kuning karena tidak mengenai konjungtiva) |
Tidak ada pigmentasi | Seluruhnya - albinisme Lokal - piebaldisme |
Bercak kulit putih dan berpigmen gelap | Vitiligo |
Kulit pucat dengan pigmentasi berkurang | Hipopituitarisme/ hipogonadisme |
Pigmentasi coklat sampai coklat tua pada bagian kulit tertentu | Penyakit Addison’s |
Kulit kering dan bersisik | Kekurangan protein |
Wajah
Wajah pasien diamati apakah ada tanda asimetri, bengkak, dll. Proporsi 1/3 atas, tengah, dan bawah wajah dicatat. Identifikasi juga morfologi wajah (apakah dolikosefali, mesosefali, atau brakisefali).
Mata
Periksa apakah ada cedera jaringan lunak pada kornea atau konjungtiva. Pucat menandakan anemia, ikterus menandakan jaundice, dan exoptalmus dengan tidak adanya trauma dapat menandakan adanya gangguan tiroid.
Setiap cedera pada kerangka orbita dan isinya ditandai dari 1/ lebih tanda berikut: perdarahan subkonjungtiva, ekimosis/ edema sirkumorbital, enoptalmus, exoptalmus, perubahan tingkat isi orbital, atau peningkatan jarak interkantal.
Hidung
Catat apakah ada: 1). deviasi septum hidung, sering terlihat pada fraktur tulang hidung; 2). obliterasi dinding lateral hidung dan penyimpangan septum hidung, seperti tumor rahang atas, sinus maksila, dan hidung. Pada pasien dengan bibir sumbing, perhatikan lebar dasar alar, columella, dan deviasi dari hidung. Catat juga apakah ada sekret hidung, epistaksis, atau kehilangan bau/ anosmia (sebagian atau seluruhnya).
Daerah Malar dan Paranasal
Periksa apakah ada pembengkakan di daerah tersebut. Pembengkakan bisa disebabkan karena kista atau lesi tumor di rahang atas dan hipoplasia daerah paranasal. Pada pasien trauma, daerah malar harus diperiksa pada tiap lesung sepanjang kontur lengkungan zigomatic atau depresi dari kompleks zigomaticomalar. Paling baik dilihat dari atas dan belakang pasien.
Gambar 4. Anatomi regio malar
Telinga
Karena letaknya yang dekat dengan sendi temporomandibular, pemeriksaan telinga yang cermat harus dilakukan, terutama pada kasus trauma. Sangat sering ada perdarahan terus menerus dari salah 1 atau 2 telinga, yang menandakan fraktur kondilus.
Kondisi lain di mana kelainan telinga terlihat pada sindrom Goldenhar. Selain itu, periksa juga apakah ada tinitus, atau hilangnya pendengaran, sekret atau nanah, yang bisa menandakan adanya infeksi.
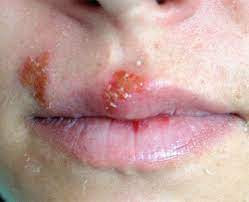
Bibir
Beberapa lesi bibir yang harus dicermati adalah bibir sumbing, ulser, angular cheilitis, infeksi herpes, dan lainnya.
Gambar 5. Angular cheilitis pada bibir
Gambar 6. Herpes labialis
Palpasi
Palpasi dilakukan dengan lembut, tanpa banyak tekanan pada pasien. Palpasi menyeluruh membantu dokter menegakkan diagnosis utamanya. Palpasi kerangka tulang dimulai dari tulang frontal berlanjut ke bawah. Palpasi kerangka wajah dilakukan bersamaan, bilateral, dimulai dari supraorbital ridge, dilanjutkan ke tepi orbital lateral, tepi orbital medial, tepi infraorbital, dinding hidung lateral, daerah paranasal, tulang zigomatik dan kontur lengkung, TMJ, batas posterior ramus, sudut serta kontinuitas batas inferior dari rahang bawah. TMJ teraba dengan menempatkan jari telunjuk kedua tangan tepat anteroinferior ke tragus telinga.
Sendi diperiksa apakah ada nyeri tekan, klik, krepitasi, saat membuka atau menutup mulut. Pembukaan mulut dan deviasi lateral kanan dan kiri diperiksa. Otot-otot pengunyahan juga dipalpasi apakah ada nyeri atau tender. Pada pasien trauma, tiap deformitas, mobilitas fragmen tidak normal, nyeri tekan, gerakan TMJ yang berkurang merupakan indikasi adanya fraktur di area tersebut. Pembengkakan wajah yang infektif akan terasa lunak, berfluktuasi, hangat, dan nyeri saat dipalpasi.
Pembengkakan wajah yang berasal dari neoplastik atau kista biasanya keras, dengan perluasan salah 1 atau 2 bukal. Lesi kistik biasanya akan bersuara seperti retakan kulit telur (krepitasi) atau seperti plastik diremas yang khas pada saat palpasi. Perbatasan inferior juga diperiksa untuk tahu apakah ada perluasan lesi. Perluasan lesi hingga korteks lingual sangat khas dari ameloblastoma.
Perluasan lesi yang sama ke segala arah merupakan indikasi ossifying atau cementifying fibroma. Lesi tulang akan sulit dipalpasi, sedangkan lesi vaskular menimbulkan bruit.
Pada pasien dengan gangguan kelenjar ludah parotis dan submandibula, diraba di ekstraoral. Kelenjar parotis dapat dipalpasi di regio preauricular, inferior auricular, dan postauricular. Kelenjar submandibula diperiksa dengan palpasi bimanual dengan meletakkan 1 jari tangan di daerah submandibular dan 1 lagi secara intraoral di dasar mulut.
Preaurikular, submandibular, submental, dan kelenjar getah bening servikal teraba jika ada pembesaran, pelunakan (tenderness), mobilitas, dan konsistensi. Nodus submandibular dipalpasi dari belakang pasien.
Tabel III. Palpasi kelenjar getah bening dan kemungkinan kondisi yang dapat terjadi
Limfonodi | Kondisi |
Lunak, mobile, membesar | Infeksi akut |
Tidak lunak, mobile, membesar | Infeksi kronis |
Kusut, tidak lunak | Tuberculosis |
Tetap (fixed), membesar | Squamous cell carcinoma |
Elastis seperti karet, membesar | Limfoma |
Gambar 7. Limfonodi di kepala dan leher
Gambar 8. (A). Palpasi supraorbital ridge; (B). Palpasi infraorbital ridge; (C). Palpasi tulang nasal/ maksila dan mobilitas pada kasus trauma; (D). Palpasi regio atas maksila pada fraktur; (E). Palpasi bimanual pada lesi dasar mulut; (F). Palpasi mobilitas tulang mandibula pada fraktur; (G). Pemeriksaan TMJ; (H). Pemeriksaan gerakan TMJ
Auskultasi
Auskultasi pada regio orofasial untuk:
1) Lesi vaskular untuk mendengar bruit
2) Prosesus TMJ patologis atau mendengar gerakan sendi
Pemeriksaan Intraoral
Gerakan Sendi dan Pembukaan Mulut
Pembukaan mulut diperiksa dari jarak maksimal incisivus sentral maksila - mandibula. Pada pasien edentulous, jarak diukur dari alveolar ridge rahang atas dan bawah. Gerakan protrusi, retrusi, dan lateral diamati untuk mengetahui apakah ada deviasi dari midline.
Gambar 9. (A). Deviasi saat membuka mulut karena TMJ internal dearrangement; (B). Keterbatasan dalam membuka mulut - trismus
Gigi Geligi
Amati:
1) Jumlah
2) Bentuk dan ukuran
3) Warna
4) Sisa akar
5) Karies
6) Gigi yang hilang
7) Oklusi
Gambar 10. (A). Warna kekuningan pada gigi; (B). Karies gigi pada gigi anterior atas
Gingiva
Amati:
1) Ukuran dan bentuk
2) Kontur
3) Warna
4) Perdarahan
5) Ulserasi
6) Pertumbuhan tidak normal
7) Poket
Gambar 11. (A). Haemangioma - reigo retromolar kanan; (B). Perdarahan saat probing; (C). Epulis; (D). Granuloma piogenik; (E). Melanoma malignant; (F). Fibromatosis gingiva
Mukosa Alveolar
Amati:
1) Warna
2) Kontur
3) Konsistensi
Gambar 12. Mukosa bukal menunjukkan perubahan yang berhubungan dengan fibrosis submukosa
Mukosa Labial dan Bukal
Amati:
1) Mukosa labial dan bibir
2) Warna, tekstur
3) Vermillion border
Gambar 13. Mukosa bukal menunjukkan lesi putih
Palatum dan Tenggorokan
Amati:
1) Warna
2) Kontur dan konsistensi
3) Tonsil - pembesaran, infeksi, dan amandel
4) Palatum lunak - gerakan
Gambar 14. (A). Pemeriksaan intraoral - fistula palatal; (B). Abses palatal karena fraktur gigi 22
Lidah
1) Ukuran dan bentuk
2) Protrusi
3) Retraksi
4) Gerakan lateral
Gambar 15. (A). Makroglosia; (B). Sindrom Beckwith-Wiedemann - makroglosia; (C). Pembesaran lidah - haemangioma; (D). Limfangioma; (E). Dermoid sublingual; (F). Limfangioma sublingual; (G). Pembengkakan kista diantara otot lidah; (H,I). MRI menunjukkan massa kista intralingual
Dasar Mulut
Amati:
1) Warna
2) Pembengkakan/ ulser
3) Pembukaan duktal - dilatasi, inflamasi, sialolith
Daftar Pustaka:
1. Balaji, S.M., dan Balaji, P.P., 2018, Textbook of Oral & Maxillofacial Surgery, 3rd Ed., Elsevier, India
2. Malik, N.A., 2021, Textbook of Oral and Maxillofacial Surgery, 5th Ed., Jaypee, India
















Komentar
Posting Komentar